Depresia predstavuje jedno z najčastejších a najzávažnejších psychických ochorení, ktoré postihuje milióny ľudí po celom svete. Možnosti liečby sú rozmanité, od psychoterapie až po farmakologické riešenia. V tomto článku sa zameriavame na antidepresíva, ich fungovanie, výhody, nevýhody a možné vedľajšie účinky, s osobitným dôrazom na proces ich vysadzovania. Cieľom je poskytnúť ucelené informácie pre tých, ktorí hľadajú najlepšiu liečbu pre seba, alebo sa chcú dozvedieť viac o tom, ako tieto lieky ovplyvňujú ich myseľ a telo.
Globálny nárast užívania antidepresív
Užívanie antidepresív zaznamenalo v posledných dvoch desaťročiach globálny nárast. V Spojených štátoch ich užíva približne 13,2 % dospelých, pričom tento podiel sa v posledných rokoch zvyšuje. V krajinách Európskej únie je trend podobný, s najvyššími mierami užívania v severských krajinách ako Island, Švédsko a Dánsko, kde pravidelne užíva antidepresíva až 20 % populácie. Podľa Svetovej zdravotníckej organizácie (WHO) sa používanie antidepresív vo vyspelých krajinách zvýšilo od roku 2000 o viac ako 50 %. Tento rast súvisí s lepším chápaním depresie ako vážneho zdravotného problému a so zlepšujúcou sa dostupnosťou lekárskej starostlivosti v západných krajinách.
S príchodom pandémie sa miera predpisovania antidepresív lekármi podstatne zvýšila. Nárast množstva predpisovaných antidepresív v priebehu pandémie, vzhľadom na zložité podmienky, v ktorých ľudia žijú, by sa nemal automaticky považovať za negatívnu vec.
Čo sú antidepresíva a ako fungujú?
Antidepresíva majú za cieľ napraviť chemickú nerovnováhu neurotransmiterov v mozgu, o ktorých sa predpokladá, že sú zodpovedné za zmeny nálad a správania. Neurotransmitery sú chemické látky, ktorých úlohou je prenášať signály z neurónov do cieľových buniek. Aj keď antidepresíva majú bez pochýb pozitívny vplyv na psychické problémy, nežiaduce účinky sú tiež často súčasťou liečby.
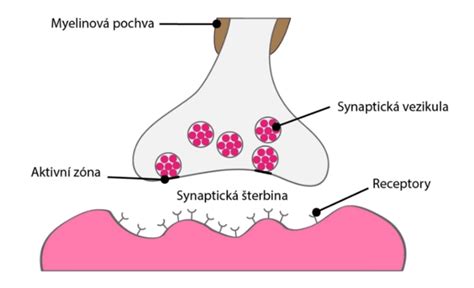
Klasifikácia antidepresív
Antidepresíva sa delia do rôznych tried na základe ich mechanizmu účinku na neurotransmitery v mozgu. Každá skupina má špecifické vlastnosti, indikácie, vedľajšie účinky a účinnosť. Výber vhodného lieku je komplexný proces, ktorý musí zhodnotiť lekár (psychiater alebo v opodstatnených prípadoch aj všeobecný lekár) na základe typu depresie, individuálnej reakcie pacienta, prítomnosti iných ochorení a predchádzajúcich skúseností s liečbou. Psychológovia nemôžu predpisovať lieky, ale môžu odporučiť psychiatra a často spolupracujú pri kombinovanej liečbe.
SSRI (Selektívne inhibítory spätného vychytávania serotonínu)
SSRI sú jednou z najčastejšie predpisovaných skupín antidepresív. Zameriavajú sa na zvýšenie dostupnosti serotonínu v mozgu, neurotransmitera zodpovedného za reguláciu nálady, spánku a apetítu, často nazývaného „hormón šťastia“. Mechanizmus účinku spočíva v spomalení spätného vychytávania serotonínu do nervových buniek, čím sa zvyšuje jeho koncentrácia v synapsiách. V porovnaní so staršími antidepresívami, ako sú TCA alebo MAOI, majú SSRI zvyčajne menej vedľajších účinkov.
- Najbežnejšie SSRI: Fluoxetín (Prozac), Sertralín (Zoloft), Citalopram (Cipralex), Escitalopram (Lexapro, Cipralex).
- Výhody: Nižšie riziko vedľajších účinkov, bezpečnosť pri dlhodobom užívaní.
- Nevýhody: Nástup účinku trvá niekoľko týždňov, možný výskyt abstinenčných príznakov po vysadení (závraty, podráždenosť).
Nie každý pacient reaguje na rovnaké SSRI rovnako. Ak prvý liek nesadne, je dôležité konzultovať s lekárom možnosť výmeny lieku a dopriať mu dostatočný čas na prejavenie účinkov. Výskumy potvrdzujú vysokú účinnosť SSRI pri liečbe depresie, úzkostných porúch a obsedantno-kompulzívnej poruchy (OCD).
SNRI (Selektívne inhibítory spätného vychytávania serotonínu a noradrenalínu)
SNRI, ako napríklad venlafaxín (Effexor) alebo duloxetín (Cymbalta), ovplyvňujú spätné vychytávanie serotonínu aj noradrenalínu. Noradrenalín je spojený s koncentráciou, energiou a reakciou na stres. Tento dvojitý mechanizmus účinku ich robí vhodnými pre pacientov, ktorí nereagujú dostatočne na SSRI, alebo trpia únavou a nízkou motiváciou. Okrem depresie a úzkostných porúch sa SNRI používajú aj na liečbu chronickej bolesti, neuropatických bolestí a fibromyalgie.
- Najbežnejšie SNRI: Venlafaxín, Duloxetín, Desvenlafaxín (Pristiq).
- Výhody: Široké spektrum indikácií vrátane chronickej bolesti.
- Nevýhody: Potenciálne intenzívnejšie vedľajšie účinky ako pri SSRI, vrátane abstinenčných príznakov a sexuálnych dysfunkcií.
Riziko zhoršenia úzkosti alebo nervozity na začiatku liečby môže byť vyššie ako pri SSRI, ale zvyčajne sa to zlepší po niekoľkých týždňoch.
TCA (Tricyklické antidepresíva)
Tricyklické antidepresíva (TCA), ako amitriptylín alebo imipramín, boli kedysi široko používané, no dnes sú často nahradené modernejšími liekmi kvôli širšiemu spektru vedľajších účinkov. Stále sa však predpisujú starším pacientom, ktorí na ne dlhodobo reagujú dobre. TCA fungujú na princípe zvyšovania dostupnosti serotonínu a noradrenalínu, no ovplyvňujú aj iné receptory v mozgu, čo vedie k rôznym vedľajším účinkom.
- Príklady: Amitriptylín, Imipramín.
- Potenciálne vedľajšie účinky: Sucho v ústach, zápcha, znížená pozornosť, riziko srdcových problémov.
Iné typy antidepresív
Medzi ďalšie triedy antidepresív patria inhibítory monoaminooxidázy (MAOI) a atypické antidepresíva. MAOI sú účinné pri rezistentnej depresii, ale vyžadujú prísne diétne obmedzenia a majú vysoké riziko interakcií s liekmi. Atypické antidepresíva, ako trazodón alebo mirtazapín, majú odlišné mechanizmy účinku a často sa používajú v kombinácii s inými liekmi alebo pri špecifických problémoch, napríklad pri nespavosti.
Farmakológia - ANTIDEPRESÍVA - SSRI, SNRI, TCA, MAOI, lítium (JEDNODUCHÉ)
Vedľajšie účinky a "návykovosť" antidepresív
Antidepresíva nemajú vlastnosti návykových látok, ako je eufória alebo silná túžba po užívaní. Nezmenia vašu osobnosť, aj keď zriedkavo niektorí ľudia pociťujú apatiu alebo stratu emócií, vtedy môže pomôcť zníženie dávky alebo prechod na iné antidepresívum. Avšak, ak užívate antidepresíva mesiace alebo roky, vaše telo si na prítomnosť lieku prispôsobí.
Vedľajšie účinky antidepresív sa často objavia skôr, ako sa dostaví zlepšenie psychického stavu. Veľká časť nežiaducich účinkov, ktoré môžete spozorovať pri užívaní týchto liekov, pretrváva iba niekoľko dní alebo týždňov a potom sa zlepšia alebo odznejú. Ostatné môžu pokračovať po celú dobu užívania lieku. Ak sú vedľajšie účinky závažné alebo sú pre vás problémom, obráťte sa na svojho lekára. Pomôže vám nájsť spôsob, ako nežiaduce účinky eliminovať, napríklad tým, že užijete liek v inú dobu počas dňa, alebo vám vymení liek za iný.
Príklady zvládania niektorých vedľajších účinkov:
- Sucho v ústach: Pomôže cmúľanie cukríkov, žuvanie žuvačiek (najlepšie bez cukru) a pravidelný pitný režim. Žutie žuvačky stimuluje produkciu slín až 10-krát rýchlejšie ako za normálnych okolností.
- Problémy so spánkom/ospalosť: Antidepresívne lieky môžu spôsobovať ospalosť, najmä v počiatočných štádiách liečby. Ak užívate antidepresívum ráno, nie pred spaním, môže to pomôcť. Ak antidepresíva spôsobujú nespavosť, možno pomôže užiť ich večer (závisí od konkrétneho lieku a odporúčania lekára).
Je dôležité, aby ste neprestali užívať lieky zo dňa na deň kvôli nežiaducim účinkom.
Syndróm z vysadenia
Hoci antidepresíva nemajú vlastnosti návykových látok, telo si na ich prítomnosť zvykne. Pri náhlom prerušení liečby sa môžu objaviť abstinenčné príznaky, ktoré môžu zahŕňať závraty, nevoľnosť, bolesti hlavy, podráždenosť, úzkosť, či tzv. "brain zaps" (pocit elektrických výbojov v hlave). Tieto príznaky sa zvyčajne objavia v priebehu niekoľkých dní po vysadení a môžu pretrvávať týždne.
Príklady z praxe poukazujú na nepríjemné stavy po vysadení, ako sú pocity elektrických výbojov v hlave a rukách, točenie hlavy, zmätenosť a pocity neskutočnosti. U niektorých pacientov sa po vysadení antidepresív môže objaviť aj zvýšená nervozita, vypätosť, konfliktnosť, či dokonca paranoja, aj keď sa nevrátila pôvodná depresia alebo úzkosť. Tento stav je možný aj po znížení dávky, niekedy môže byť veľmi nepríjemný a obmedzujúci, avšak nie je nebezpečný.
Kedy a ako bezpečne vysadiť antidepresíva
Kľúčom k minimalizácii abstinenčných príznakov je postupné vysadzovanie antidepresív pod dohľadom lekára. Náhle zmeny dávky výrazne zvyšujú riziko návratu depresívnej nálady alebo nepríjemných abstinenčných syndrómov. Lekár určí presný harmonogram znižovania dávky, ktorý môže trvať týždne až mesiace, v závislosti od typu lieku, dĺžky užívania a individuálnej reakcie pacienta.
Pri ukončení liečby lieku s účinnou látkou citalopram je potrebné sa vyhnúť jej náhlemu prerušeniu. Ak sa ukončuje liečba, dávka má byť postupne redukovaná počas obdobia najmenej 1 alebo 2 týždňov, no presný postup patrí do rúk lekára. Ten pri ukončovaní liečby berie do úvahy viaceré faktory ako dávku lieku, dĺžku liečby, závažnosť vedľajších účinkov a iné. Samovoľné ukončovanie liečby nie je vhodné, keďže sa môže zvýšiť riziko výskytu symptómov z vysadenia. Tie okrem vonkajších faktorov závisia aj od individuálnej reakcie organizmu na ukončovanie liečby.
Dôležité je položiť si otázku, či je na vysadenie vhodný čas. Cítite sa dobre? Máte podporu rodiny a priateľov? Súhlasí s tým váš lekár? Ak sa objavia príznaky z vysadenia, existujú dve možnosti:
- Vrátiť sa na dávku, pri ktorej sa príznaky nevyskytovali, a znižovať dávku pomalšie. Nejedná sa o preteky; ak bude znižovanie veľmi pomalé, je pravdepodobnosť, že si telo skôr zvykne lepšie na nedostatok liekov, než keď sa znižuje rýchlejšie.
- Pokračovať v pomalom znižovaní, ak sú príznaky mierne a zvládnuteľné.
Príklady prístupov k vysadzovaniu:
- Jeden pacient užívajúci Citalopram Teva 10 mg sa pýtal na dĺžku vysadzovania (týždeň, dva?). V takom prípade je potrebné konzultovať s lekárom.
- Pre Sertralin sa odporúčalo postupné znižovanie: 1. týždeň 1/2 tablety, 2. týždeň 1/4 tablety, 3. týždeň každý druhý deň 1/4 tablety. Ak by problémy pretrvávali, je možné predĺžiť intervaly zmeny dávky (napríklad každé 2 týždne).
- Točenie hlavy je bežný príznak pri vysadzovaní, ktorý obvykle trvá len pár dní. Ak by trvalo dlhšie než dva týždne, je vhodné kontaktovať lekára.
- Niektorí lekári môžu vysadiť liek aj rýchlejšie, napríklad Sertralin 100 mg behom 4 dní, no individuálne reakcie sa líšia.
Podpora po vysadení a zvládanie symptómov
Počas vysadzovania a po ňom sa odporúča zostať fyzicky aktívny a čo najviac spokojný. Voľnopredajné prípravky nemusia mať na tlmenie abstinenčných príznakov očakávaný efekt.
Doplnenie serotonínu a tryptofánu po vysadení liekov
Po vysadení antidepresív, najmä SSRI a SNRI, sa niektorí pacienti zaujímajú o možnosti doplnenia serotonínu a tryptofánu prirodzenou cestou. Tryptofán je esenciálna aminokyselina, ktorá je prekurzorom serotonínu. Potraviny bohaté na tryptofán zahŕňajú morčacie mäso, vajcia, syry, orechy a semená.
Existujú aj doplnky stravy, ako napríklad 5-HTP (5-hydroxytryptofán), ktoré sú priamo prekurzorom serotonínu. Tieto však treba užívať s opatrnosťou a ideálne po konzultácii s lekárom, aby sa predišlo nežiaducim interakciám alebo prílišnému zvýšeniu hladiny serotonínu (tzv. serotonínový syndróm). Produkt NEURINU® Serotogen je prezentovaný ako bezpečné prírodné antidepresívum s vysokým obsahom 5-HTP a ďalších látok pre tvorbu serotonínu, určený na zlepšenie nálady a energie.
Kombinovaná liečba a psychoterapia
Antidepresíva by mali často tvoriť súčasť komplexnej liečby, ktorá zahŕňa aj psychoterapiu. Kombinovaná liečba, kde psychológ zabezpečuje psychoterapiu a psychiater farmakoterapiu, býva veľmi účinná. Treba pamätať na to, že antidepresíva by mali ísť ruka v ruke s terapiou.
Životný štýl
Aj keď sa depresia môže prejavovať pocitom bezmocnosti, únavou a stratou motivácie, je dôležité stanoviť si denné ciele, začať zľahka a postupne ich plniť. Pravidelný pohyb, ktorý podporuje vyplavovanie endorfínov, zdravá strava s vysokým obsahom vlákniny a nízkym obsahom tukov a cukru, a dodržiavanie spánkového režimu môžu tiež výrazne prispieť k zlepšeniu stavu.
- Cvičenie: Štúdie ukazujú, že na zvládnutie depresie je veľmi prospešné aj cvičenie, ktoré podporuje vyplavovanie endorfínov. Endorfíny pomáhajú znižovať stres, úzkosť a depresiu.
- Strava: Neexistuje síce žiadna magická diéta, ktorá by dokázala zahnať depresiu, no je dobré sledovať si, čo jete. Odporúča sa strava s vysokým obsahom vlákniny (napr. zelenina, ovocie, celozrnné produkty) a nízkym obsahom tukov a cukru.
- Spánok: Aj keď zvykne depresia spôsobovať problémy s kvalitou spánku, môžete vyskúšať vytvoriť si spánkový režim. Choďte do postele a vstávajte každý deň v rovnakom čase.
- Sociálne aktivity: Ak máte pocit, že už sa vám nič nezdá zábavné, je to iba príznak depresie. Musíte na zábave pracovať, aj keď to môže znieť čudne.
Dôležitosť lekárskeho dohľadu
Všetky lieky, vrátane antidepresív, by mali byť užívané výhradne podľa pokynov lekára. Zneužívanie liekov, teda užívanie vyšších dávok, než je predpísané, alebo na iné účely, môže viesť k závislosti a vážnym zdravotným problémom (poškodenie obličiek, srdca, pečene). Liečba závislosti od liekov ideálne kombinuje psychoterapiu s lekárskym dohľadom.
V prípade akýchkoľvek nejasností, nežiaducich účinkov alebo pri rozhodovaní o vysadení liekov je nevyhnutné kontaktovať svojho lekára. Predčasné alebo náhle ukončenie liečby môže viesť k návratu ochorenia alebo k nepríjemným abstinenčným príznakom. Ak prvé antidepresívum nie je účinné, je pravdepodobné, že ďalšie bude. Dôležité je vydržať a dať liekom čas na účinok, ktorý sa zvyčajne prejaví až po niekoľkých týždňoch. Návrat k liečbe môže byť nevyhnutný, ak sa príznaky po vysadení antidepresív zhoršujú.
Čím dlhšie ľudia čakajú a odďaľujú návštevu psychológa alebo psychiatra, tým závažnejšie sa stávajú ich ťažkosti.
tags: #kedy #vysadit #antidepresiva